
ภาพจาก www.cnn.com
ไวรัสอีโบลา มีการระบาดครั้งแรกเมื่อประมาณ 40 ปีมาแล้ว แต่ครั้งนั้นการระบาดไม่รุนแรง และไม่ครอบคลุมพื้นที่กว้างขวางเหมือนการระบาดครั้งนี้ ซึ่งพบว่าเริ่มมีการระบาดครั้งแรกประมาณเดือน กรกฎาคมและแพร่กระจายไปอย่างรวดเร็ว ในทวีป อาฟริกาตะวันตก และเริ่มมีการแพร่เข้าสู่ทวีปอื่นๆ ทั้งอเมริกา ออสเตรเลียและเอเซีย
โดยทั่วไปจุลินทรีย์ ที่ก่อให้เกิดโรคต่างๆจะมีความจำเพาะ และก่อให้เกิดโรคได้เฉพาะในสิ่งมีชีวิตที่มันสามารถเข้าไปอาศัยอยู่ได้เท่านั้น เช่นจุลินทรีย์ที่ก่อให้เกิดโรคในพืช ไม่สามารถเข้ามาเจริญและก่อให้เกิดโรคในสัตว์หรือในคนได้ หรือจุลินทรีย์ที่เป็นสาเหตุของการเกิดโรคในสัตว์ก็ไม่สามารถเข้ามาก่อโรคในคน และในพืชได้ ในทำนองเดียวกัน จุลินทรีย์ ที่ก่อให้เกิดโรคในคนส่วนใหญ่ ก็ไม่สามารถเข้าไปก่อให้เกิดโรคในสัตว์ และในพืชได้ แต่ก็มีข้อยกเว้น เนื่องจากมีจุลินทรีย์ หลายชนิดสามารถเปลี่ยนแปลงพันธุกรรมของตัวเองจนสามารถเข้าไปก่อโรคข้ามชนิดของสิ่งมีชีวิตได้ โดยเฉพาะที่พบบ่อยขึ้นในปัจจุบันคือ ปรสิต แบคทีเรีย และไวรัส หลายชนิด สามารถก่อโรคได้ทั้งในคนและในสัตว์เช่น เชื้อ แอนแทรกเป็นแบคทีเรียที่ก่อโรคได้ทั้งในคนและในสัตว์ ทั้งสัตว์เลี้ยงและสัตว์ป่าที่กินพืชเป็นอาหาร หรือ พยาธิใบไม้ในตับ เป็นปรสิตที่ก่อโรคได้ทั้งในคน และในสัตว์จำพวกสุนัขและแมว เป็นต้น แต่ในจำนวนสิ่งมีชีวิตก่อโรคเหล่านี้ ไวรัส เป็นจุลินทรีย์ ที่มีขนาดเล็กที่สุด มีความสามารถเปลี่ยนแปลงพันธุกรรมของตัวเองเพื่อเข้าสู่สิ่งมีชีวิตชนิดใหม่ๆ ได้รวดเร็วที่สุด ในช่วง 20 ปี ที่แล้วมา มีไวรัสที่อาศัยอยู่ในสัตว์ตามปกติได้มีการพัฒนาจนเข้ามาก่อให้เกิดโรคในคนได้หลายชนิด เช่น ไวรัสโรคเอดส์ ซึ่งปกติอาศัยอยู่ในสัตว์จำพวกลิง ไวรัสโรคซาร์ (SAR) ติดต่อสู่คนจากสัตว์จำพวกหมู ไวรัสโรคเมอร์ (MERS) ติดต่อสู่คนโดยผ่านสัตว์ป่าและสัตว์เลี้ยงจำพวกค้างคาวและอูฐ และไวรัสโรคไข้หวัดนก นำโรคเข้าสู่คนโดยสัตว์ปีก เป็นต้น
ไวรัสอีโบลา เริ่มระบาดครั้งแรกในปีนี้ เมื่อประมาณเดือน กรกฎาคม 2557 ใน 3 ประเทศ คือ Guinea, Sierra Leone และ Liberia ซึ่งอยู่ในภาคตะวันออกของทวีป อาฟริกา ต่อมาการระบาดได้เข้าสู่ประเทศใกล้เคียง เช่น Nigeria และ Senegal และ Congo รวมทั้งเริ่มกระจายไปสู่นอกทวีปอาฟริกา โรคอีโบลา เป็นโรคระบาดร้ายแรงเนื่องจาก ผู้ติดเชื้อมีโอกาสเสียชีวิตสูงถึงประมาณร้อยละ 50
ตารางแสดงสถานการณ์ล่าสุดโรคอีโบลาในโลก
|
ประเทศ |
จำนวนผู้ติดเชื้อ |
จำนวนผู้เสียชีวิต |
จำนวนผู้สงสัยติดเชื้อ |
|
Liberia |
3,924 |
2,210 |
- |
|
Sierra Leone |
2,789 |
879 |
- |
|
Guinea |
1,298 |
768 |
- |
|
Congo |
70 |
43 |
- |
|
Senegal |
1 |
- |
- |
|
Nigeria |
20 |
8 |
- |
|
United States |
1* |
1 |
- |
|
Australia |
- |
- |
11 |
|
Taiwan |
- |
- |
1 |
|
Spain |
1 |
- |
- |
|
Czech Republic |
- |
- |
1 |
|
Macedonia |
- |
- |
1 |
|
รวม |
8,084 |
3,909 |
14 |
* ติดเชื้อมาจากนอกประเทศ
* ข้อมูลจาก Bangkok Post October 11, 2014
ข้อมูลปัจจุบันเชื่อว่าไวรัสอีโบลาติดต่อระหว่างมนุษย์จากการสัมผัสสิ่งคัดหลั่ง เช่นเลือด น้ำเหลือง น้ำมูก น้ำลาย ระยะฟักตัวของอีโบลา ประมาณ 21 วัน หลังการได้รับเชื้อผู้ป่วยจะมีอาการไข้สูง อาเจียน ปวดท้อง มีเลือดออก ที่อวัยวะภายใน ผู้ป่วยจะมีอาการทรุดลงอย่างรวดเร็ว ถ้าไม่ได้รับการดูแลที่ดี มากกว่า 50% ของผู้ป่วยจะเสียชีวิต สาเหตุที่เชื่อว่าโรคติดต่อโดยการสัมผัสเท่านั้น เนื่องจากการติดต่อมักเกิดขึ้น ภายในครอบครัวหรือผู้ที่ทำงานใกล้ชิดผู้ป่วย โดยเฉพาะกลุ่ม เจ้าหน้าที่ทางสาธารณสุข เช่นแพทย์ พยาบาล และเจ้าหน้าที่ที่ทำงานใกล้ชิดกับผู้ป่วยอื่นๆ ผู้เชี่ยวชาญเชื่อว่าจำนวนผู้ติดเชื้อที่แท้จริงน่าจะมีมากกว่า ที่ได้รับรายงานไว้มาก และมีการคาดการณ์ว่า ถ้ายังไม่มีการควบคุมที่ดี เมื่อถึงเดือน มกราคม 2558 อาจมีผู้ติดเชื้อถึง 1.4 ล้านคน อาจก่อให้เกิดความสูญเสียทางเศรษกิจ แก่ประเทศที่มีการระบาดมหาศาล
ข้อมูลล่าสุด (12 ตุลาคม 2557) มีผู้ป่วยในประเทศแถบอาฟริกาตะวันตกทั้งสิ้น 8,398 คน เสียชีวิตแล้ว 4,033 คน และพยาบาลผู้ดูแลผู้เสียชีวิตด้วยอีโบลาคนแรกในประเทศสหรัฐอเมริกาได้ติดเชื้อไวรัสอีโบลาด้วยแล้ว

เป็นที่ยอมรับกันโดยทั่วไปว่ากรดไขมันที่ดีต่อสุขภาพ โดยเฉพาะ สมองและหลอดเลือดประกอบไปด้วย docosahexaenoic acid (DHA), eicosapentaenoic acid (EPA) และ Omega-3 fatty acid ส่วนใหญ่ข้อมูลที่เกี่ยวข้องกับสารดังกล่าวนี้ มักจะได้มาจากการศึกษาวิจัยในต่างประเทศ จนมีความเชื่อว่า สารเหล่านี้พบได้มาก เฉพาะในไขมันของปลาทะเล โดยเฉพาะจะต้องเป็นปลาทะเลน้ำลึกเป็นส่วนใหญ่ โดยมีข้อมูลเกี่ยวกับปลาน้ำจืดน้อยมาก ซึ่งอาจจะมีสาเหตุจากประเทศตะวันตกส่วนใหญ่ ไม่ค่อยนิยมกินปลาน้ำจืดซึ่งแตกต่างจากประเทศในแถบเอเชีย ในธรรมชาติไขมันที่ดีต่อสุขภาพถูกสร้างขึ้นโดย สาหร่ายเซลล์เดียวในทะเล เมื่อสาหร่ายถูกกินโดยปลาขนาดเล็ก ไขมันเหล่านี้จะเข้าไปสะสมในเนื้อปลา และเพิ่มปริมาณขึ้นไปสู่ปลาใหญ่ตามห่วงโซ่อาหาร
เมื่อเร็วๆนี้ มีรายงานการวิจัย โดยนักวิจัยจากสถาบันโภชนาการ มหาวิทยาลัย มหิดล พบว่า ปลาน้ำเค็ม หรือปลาน้ำจืดที่เลี้ยงในฟาร์มที่ถูกสุขลักษณะ โดยให้อาหารสำเร็จที่ผลิตทางอุตสาหกรรม หรือให้อาหารจำพวก ปลาเล็กปลาน้อยตากแห้ง จะมีการสะสมของ Omega-3 fatty acid ในปริมาณที่ใกล้เคียงกับปลาทะเล ดังนั้นปลาน้ำจืดจึงน่าจะเป็นแหล่งของกรดไขมันที่เป็นประโยชน์เช่นกัน ดังรายละเอียดข้อมูลเปรียบเทียบในตาราง
|
ชนิดของปลา |
ประเภทของปลา |
ปริมาณไขมัน (กรัม) |
ปริมาณ Omega-3 (มิลลิกรัม) |
|
ปลาดุก |
ปลาน้ำจืด |
14.7 |
460 |
|
ปลาจาระเม็ดขาว |
ปลาน้ำเค็ม |
6.8 |
840 |
|
ปลาสำลี |
ปลาน้ำเค็ม |
9.2 |
470 |
|
ปลาช่อน |
ปลาน้ำจืด |
8.5 |
440 |
|
ปลาตะเพียน |
ปลาน้ำจืด |
7.4 |
240 |
|
ปลาทู |
ปลาน้ำเค็ม |
3.8 |
220 |
เนื้อปลาประกอบด้วยสารอาหารที่มีประโยชน์มากมาย ทั้งโปรตีน วิตามิน และไขมันที่เป็นประโยชน์ โดยเฉพาะ DHA, EPA และ Omega-3 แต่ยังมีกรดไขมันอีกชนิดหนึ่งอยู่ในกลุ่มของ Omega-3 คือ alpha-linolenic acid (ALA) ซึ่งพบมากในเมล็ดพืชหลายชนิด เช่น ถั่วเหลือง ฟักทอง และทานตะวัน เป็นต้น

มูลนิธิเพื่อผู้บริโภค ร่วมกับเครือข่ายเตือนภัยสารเคมีกำจัดศัตรูพืช (Thai-PAN) รายงานผลการสำรวจคุณภาพผัก-ผลไม้ ประจำปี 2557 โดยสุ่มตรวจสารเคมีกำจัดศัตรูพืชตกค้างจากห้างค้าปลีก และตลาดผักทั่วไประหว่างเดือน มีนาคม ถึงเดือน พฤษภาคม 2557 ใน 5จังหวัด ได้แก่ กรุงเทพ เชียงใหม่ ขอนแก่น ยโสธร และสงขลา ครอบคลุม ผัก-ผลไม้ เช่น คะน้า ถั่วฝักยาว พริก ผักชี กะเพรา ส้ม สตรอว์เบอร์รี่ แอปเปิล ฝรั่ง และแตงโม โดยส่งตัวอย่างไปวิเคราะห์ที่ห้องปฏิบัติการที่ได้รับการรับรองมาตรฐาน ISO 17025 มีผลที่น่าสนใจดังนี้
- ผักและผลไม้ที่จำหน่วยโดยทั่วไปมีสารตกค้างของสารเคมีกำจัดศัตรูพืช 55% เฉพาะชนิดที่ตกค้างเกินค่ามาตรฐานของไทยมีมากถึง 46.6%
- ผักและผลไม้ที่ได้รับตรารับรองมาตรฐาน Q มีการตกค้างของสารเคมีกำจัดศัตรูพืชมากที่สุดโดยพบว่า ผัก Q มีการตกค้างของสารเคมีถึง 87.5% และมีจำนวนที่ไม่ผ่านเกณฑ์มาตรฐานถึง 62.5%
- ห้างค้าปลีก ผัก และผลไม้มีสารเคมีค้างเฉลี่ย 53.3% ตลาดทั่วไป มีสารเคมีตกค้างในอัตราที่ต่ำว่า คืออยู่ที่เฉลี่ย 40%
- รายละเอียดของผัก และผลไม้ที่มีการตกค้างของสารเคมีกำจัดศัตรูพืชเกินกว่ามาตรฐาน
- ส้มสายน้ำผึ้ง 100%
- ฝรั่ง 69.2%
- แอปเปิล 58.3%
- คะน้า 53%
- กะเพรา สตรอว์เบอร์รี่ และส้มจีน 50%
- ถั่วฝักยาว 42.5%
- ผักชี 36.4%
- แตงโม 15.4%
- พริกแดง 8.3%
โรคเมอร์ส (MERS) Middle East Respiratory syndrome
โรคเมอร์ส เป็นโรคที่พบใหม่มีสาเหตุจากการติดเชื้อไวรัสชนิด corona virus ซึ่งจัดอยู่ในกลุ่ม single-stranded RNA virus ไวรัสชนิดนี้มีหลายสายพันธุ์ บางสายพันธุ์เป็นไวรัสที่ติดเชื้อ อยู่บริเวณส่วนต้นของทางเดินหายใจในคน เป็นสาเหตุอาการโรคหวัดทั่วๆไป แต่มีบางสายพันธุ์ที่ติดเชื้อในสัตว์เลี้ยงและสัตว์ป่า เช่น อูฐ และค้างคาว เป็นต้น ต่อมาไวรัสสายพันธ์นี้ได้มีการพัฒนาจนสามารถแพร่เข้ามาติดเชื้อในคนได้ โดยพบผู้ป่วยที่ติดเชื้อครั้งแรกในประเทศ ซาอุอาราเบีย ในปี ค.ศ.2012 ผู้ป่วยมีอาการหนาวสั่น ไอ หายใจไม่สะดวก ในที่สุดอาจเสียชีวิต อาการของโรคมีความรุนแรงแตกต่างกันตั้งแต่รุนแรงมากจนถึงรุนแรงน้อย และมีประมาณร้อยละ 20 ที่ไม่แสดงอาการเลย ปัจจุบันยังไม่รู้ว่าไวรัสจากสัตว์เข้าสู่คนด้วยวิธีใด และการติดต่อระหว่างคนเกิดขึ้นได้อย่างไร แต่มีข้อมูลว่าการติดต่อมักเกิดขึ้นภายในครอบครัว และจากในโรงพยาบาล ข้อมูลปัจจุบันพบว่ามีผู้ติดเชื้อเมอร์สทั่วโลกกว่า 500คน เสียชีวิตไปแล้ว 140คน โดยยังไม่มียา และวัคซีนที่จะใช้ในการรักษา และป้องกันโรคได้
ล่าสุดมีรายงานพบผู้ป่วยเป็นโรคเมอร์สในประเทศสหรัฐอเมริกา โดยผู้ป่วยเป็นผู้ที่เดินทางกลับจากประเทศซาอุอาราเบีย และยังพบต่อมาว่าผู้ที่ทำงานใกล้ชิดกับผู้ป่วยมีภูมิคุ้มกันต่อไวรัส โดยไม่มีอาการของโรคแสดงว่าไวรัสมีการติดต่อระหว่างคนได้ จึงเป็นที่น่าวิตกว่าไวรัสอาจแพร่กระจายออกไปทั่วโลกได้ ถ้าไม่การควบคุมที่เหมาะสม เนื่องจากผู้เกี่ยวข้องจำนวนมากเชื่อว่าน่าจะมีจำนวนผู้ติดเชื้อ และผู้ป่วยในประเทศซาอุอาราเบียมากกว่านี้ แต่ไม่มีการเปิดเผยข้อมูลที่แท้จริง ทำให้ขณะนี้ประเทศซาอุอาราเบีย กำลังเริ่มโครงการทดสอบการติดเชื้อไวรัส ในประชากรอูฐ และสัตว์เลี้ยงอื่นๆทั่วประเทศ โดยมีข้อมูลเบื้องต้นว่าอูฐน่าจะเป็นพาหะที่สำคัญที่สุดของเชื้อไวรัสเมอร์ส ในประเทศซาอุดิอาราเบีย
โรคมะเร็งปากมดลูก CERVICAL CANCER และการตรวจปัสสาวะเพื่อหาเชื้อไวรัส HPV
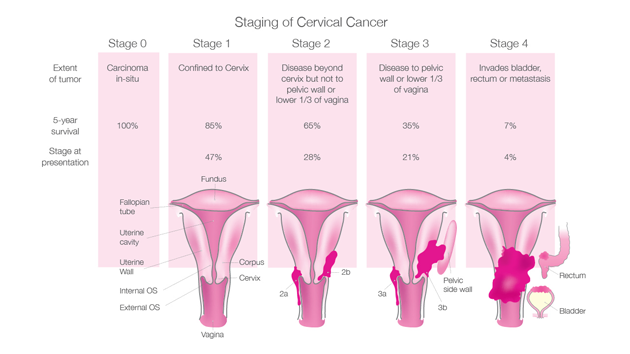
ข้อเท็จจริงของโรคมะเร็งปากมดลูก
มะเร็งปากมดลูกเป็นโรคมะเร็งที่สำคัญของหญิงไทย เนื่องจากเป็นโรคมะเร็งที่พบเป็นอันดับสองรองจากโรคมะเร็งเต้านม
ประมาณว่ามีผู้หญิงไทยเสียชีวิตด้วยโรคมะเร็งปากมดลูก14คน ในแต่ละวัน ปัจจุบันเรารู้แล้วว่า โรคมะเร็งปากมดลูกมีสาเหตุสำคัญจากการติดเชื้อไวรัส "เอชพีวี" (HPV) ซึ่งส่วนใหญ่จากการมีเพศสัมพันธ์ที่สำส่อน หรือมีคู่นอนหลายคน
ส่วนผู้ที่ไม่เคยมีเพศสัมพันธ์ก็อาจติดเชื้อได้เช่นกัน จากการสัมผัสเชื้อไวรัสที่ปนเปื้อนอยู่บนของใช้ เช่น กระดาษชำระ กางเกงใน การใช้ห้องน้ำที่ไม่ถูกสุขลักษณะเป็นต้น ผู้ติดเชื้อไวรัส HPV ส่วนใหญ่ร่างกายสามารถกำจัดเชื้อไปได้เอง ด้วยภูมิคุ้มกัน แต่จะมีเพียงประมาณ 10% ที่ไวรัสสามารถดำรงอยู่ได้ จึงจำเป็นต้องได้รับการรักษาที่เหมาะสม ผู้ชายก็มีโอกาสเป็นโรคมะเร็งจากการติดเชื้อไวรัส HPV ได้เช่นกัน เนื่องจากไวรัสสามารถก่อมะเร็งบริเวณอื่นได้ เช่น ทวารหนัก ปากช่องคลอด โพรงจมูก และลำคอ เป็นต้น
ข้อเท็จจริงของไวรัส HPV
เป็นที่ยืนยันแล้วว่าสาเหตุสำคัญของโรคมะเร็งปากมดลูกมาจากการติดเชื้อไวรัส HPV ซึ่งมีอยู่ทั้งหมดมากกว่า 200 ชนิด (type) หรือสายพันธุ์ ในจำนวนนี้มี 40 ชนิด ที่ติดเชื้อทางอวัยวะเพศ และมีเพียง 2 ชนิด เท่านั้นที่ผู้ติดเชื้อมีความเสี่ยงสูงมากที่จะเกิดเป็นโรคมะเร็งปากมดลูกคือ HPV-16 และ HPV-18 ที่นอกจากจะทำให้เกิดโรคมะเร็งปากมดลูกแล้วยังอาจก่อให้เกิดโรคมะเร็งบริเวณอื่นๆ ได้ เช่น ช่องคลอด และทวารหนัก เป็นต้น และยังมี HPV อีก 2ชนิด คือ HPV-6 และ HPV-11 ที่เป็นสาเหตุของ "หูดหงอนไก่" บริเวณอวัยวะเพศทั้งในหญิงและชาย แต่ไม่มีอันตรายร้ายแรง ผู้ติดเชื้อ HPV-16 และHPV-18 ระยะแรกมักไม่แสดงอาการผิดปกติใดๆ แต่อาจต้องใช้เวลา 15-20 ปี หลังการติดเชื้อไวรัส จึงจะเกิดเป็นโรคมะเร็งปากมดลูกขึ้น
การตรวจหาเชื้อไวรัส HPV
การตรวจหาเชื้อไวรัส HPV ที่ผ่านมาทำโดยการตรวจภายใน โดยแพทย์จะใช้อุปกรณ์สอดเข้าไปในอวัยวะเพศป้ายบริเวณปากมดลูกเพื่อนำสิ่งที่ได้ออกมาตรวจหาไวรัส HPV สายพันธุ์ HPV-16 และ HPV-18 การตรวจภายในมีขึ้นตอนที่ยุ่งยาก และไม่เหมาะสำหรับสตรีที่อายุยังน้อย ที่มักไม่ยินยอมให้มีการตรวจภายใน
ปัจจุบัน "กรุงเทพ-พยาธิแลป" ได้นำน้ำยาพิเศษที่สามารถตรวจเชื้อไวรัส HPV ได้จาก "ปัสสาวะ" ทำให้สามารถทำการตรวจได้สะดวก รวดเร็ว และประหยัด ช่วยลดขั้นตอนการตรวจต่างๆลงได้มากโดยทุกคนสามารถนำปัสสาวะมาตรวจได้โดยตรง โดยไม่ต้องมีการตรวจภายใน
ใครควรมาตรวจปัสสาวะเพื่อหาเชื้อไวรัส HPV
ปัจจุบันมีวัคซีนที่ปลอดภัยและมีประสิทธิภาพสูงในการป้องกันการติดเชื้อไวรัส HPV ทั้ง 4 ชนิด (HPV-16, HPV-18, HPV-6, HPV-11) ได้ผลดี ดังนั้นผู้สมควรได้รับการตรวจหาเชื้อ HPV ในปัสสาวะ คือ หญิง และชาย (ชายอาจจะเป็นพาหะของเชื้อไวรัส) ที่อยู่ในวัยต้นของการเจริญพันธุ์อายุประมาณ 12-16 ปี และผู้ที่อยู่ในวัยเจริญพันธุ์ ที่ยังไม่เคยมีเพศสัมพันธ์ รวมทั้งผู้ที่เคยมีเพศสัมพันธ์แล้วที่ต้องการทราบว่ามีการติดเชื้อไวรัสอยู่หรือไม่เพื่อให้ได้รับการป้องกันและการรักษาที่ถูกต้องต่อไป
ใครควรได้รับการฉีดวัคซีนป้องกันการติดเชื้อ HPV
วัคซีนป้องกันการติดเชื้อไวรัส HPV ได้ถูกพัฒนาขึ้น และถูกนำมาใช้ครั้งแรกเมื่อ พ.ศ.2549 โดยผู้ที่ต้องการสร้างภูมิคุ้มกันต้าน ไวรัส HPV จะต้องได้รับการฉีดวัคซีน 3 ครั้ง เป็นช่วงๆติดต่อกันและสามารถฉีดได้ทั้งหญิงและชาย ปัจจุบันมีประเทศต่างๆ มากกว่า 50 ประเทศ ที่มีนโยบายระดับชาติที่จะฉีดวัคซีนให้ทั้งเด็กหญิง และเด็กชาย
การตรวจปัสสาวะเพื่อหาเชื้อไวรัส HPV
กรุงเทพ พยาธิ-แลป มีห้องปฏิบัติการทางการแพทย์ที่ได้รับการรับรองตามมาตรฐานสากล ISO15189 ให้บริการตรวจปัสสาวะเพื่อหาเชื้อ HPV ด้วยน้ำยาที่มีคุณภาพสูง ให้บริการทุกวัน 7.00-20.00น. ดังนั้นท่านที่ต้องการตรวจหาเชื้อไวรัส HPV สามารถทำได้ 2 วิธีคือ
1. มาตรวจโดยตรงที่ห้องปฏิบัติการของกรุงเทพ พยาธิ-แลป
2. ไปที่โรงพยาบาล หรือคลินิค เพื่อขอรับการตรวจจากแพทย์ และเก็บปัสสาวะเพื่อส่งตรวจ โดยกรุงเทพ-พยาธิแลป จะมีเจ้าหน้าที่ไปรับเพื่อนำมาตรวจต่อไป
ผู้ป่วยรายแรกและรายเดียวของโลกที่หายจากโรคเอดส์และการรักษาโรคเอดส์ในอนาคต

ผู้ติดเชื้อ HIV ที่หายขาดจากโรคเอดส์รายนี้ชื่อ Timothy Ray Brown ซึ่งถูกตั้งชื่อว่า Berlin Patient เนื่องจากเหตุเกิดขึ้นที่กรุงเบอร์ลิน ประเทศเยอรมัน นาย Brown ติดเชื้อ HIV และเป็นโรคมะเร็งเม็ดเลือดขาว(Leukemia) จึงได้รับการปลูกถ่ายไขกระดูกเพื่อรักษาโรคมะเร็งเม็ดเลือดขาวในปี 2007 แต่ปรากฏว่าไขกระดูกที่ได้รับนั้นได้มาจากผู้บริจาคที่มีการแปรผันของยีนที่พบได้ยากมาก(rare mutation)ยีนหนึ่งคือ CCR5 โดยยีนนี้ทำหน้าที่ สร้างโปรตีน CCR5 ที่อยู่บนผิวของเซลล์ภูมิคุ้มกัน ซึ่งโปรตีนนี้มีความสำคัญมากต่อไวรัส HIV เนื่องจากไวรัสต้องอาศัยโปรตีน CCR5 เป็นตัวจับและส่งไวรัสให้เข้าไปภายในเซลล์ ดังนั้นถ้าไม่มีโปรตีน CCR5 อยู่บนผิวของเซลล์ภูมิคุ้มกันไวรัสก็ไม่สามารถเข้าไปทำลายภายในเซลล์ได้ ผลจากการที่ได้รับการปลูกถ่ายไขกระดูกของนาย Timothy Ray Brown จึงทำให้ไวรัส HIV หมดไปจากกระแสเลือดและถือได้ว่าหายจากโรคเอดส์อย่างสมบูรณ์มีหลักฐานข้อมูลทางวิทยาศาสตร์ชัดเจนเป็นรายแรกและรายเดียวในโลก
ผลจากการค้นพบนี้ทำให้มีความหวังในการที่จะรักษาโรคเอดส์ได้ โดยอาจทำได้ 2 วิธีคือการปลูกถ่ายไขกระดูกดังกล่าว และการหาวิธีการที่จะให้ยีน CCR5 ของผู้ป่วยหยุดทำงาน (knock gene) เพื่อไม่ให้มีโปรตีน CCR5 บนผิวของเซลล์ภูมิคุ้มกัน
วิธีแรกเป็นวิธีที่ค่อนข้างมีราคาสูง และมีความเสี่ยงต่ออันตรายสูง จึงไม่เหมาะที่จะทำกับผู้ป่วยจำนวนมาก ส่วนวิธีที่สอง ถ้าสามารถพัฒนาเทคนิคการหยุดการทำงานของยีน CCR5 ขึ้นมาได้ก็จะมีความเป็นไปได้สูงที่ในอนาคตจะสามารถยับยั้งเชื่อไวรัส HIV ในกระแสเลือดได้ ซึ่งปัจจุบันมีหน่วยงานวิจัยที่ทำงานด้านนี้ทั้งในมหาวิทยาลัยต่างๆ และเอกชนกำลังทำการทดลองกันอย่างจริงจัง และพอจะมีผลสรุปได้ว่าได้ผลพอดีสมควรแต่จำเป็นต้องมีการศึกษาต่อไปเพื่อพัฒนาเทคนิคใหม่ๆ ที่เหมาะสม เพื่อให้ได้ผลดี และเชื่อถือได้ ดังนั้นเป้าหมายการรักษาโรคเอดส์ ปัจจุบันจึงต้องสร้างเซลล์ของระบบภูมิคุ้มกันที่มีการจัดการยีนที่เกี่ยวข้องเพื่อป้องกันไม่ให้เชื้อไวรัส HIV เข้าสู่เซลล์ได้ ซึ่งเราก็ได้แต่หวังว่า นักวิทยาศาสตร์ จะสามารถดำเนินการให้เป็นผลสำเร็จได้ในระยะไม่ไกลนัก
ไวรัสตับอักเสบ ซี (Hepatitis C หรือ HCV) โรคมะเร็งตับและการวินิจฉัยโรคทางห้องปฏิบัติการ
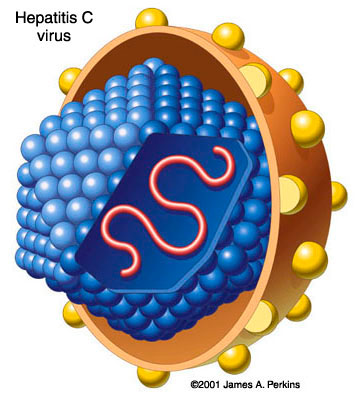 HCV เป็น single-stranded RNA Virus เป็นสาเหตุสำคัญของโรคไวรัสตับอักเสบเรื้อรัง โรคตับแข็ง และโรคมะเร็งของเนื้อตับ การวินิจฉัยโรคที่แม่นยำจำเป็นต้องใช้หลายวิธีร่วมกันปัจจุบันวิธีที่ถูกนำมาใช้และได้ผลดี คือ
HCV เป็น single-stranded RNA Virus เป็นสาเหตุสำคัญของโรคไวรัสตับอักเสบเรื้อรัง โรคตับแข็ง และโรคมะเร็งของเนื้อตับ การวินิจฉัยโรคที่แม่นยำจำเป็นต้องใช้หลายวิธีร่วมกันปัจจุบันวิธีที่ถูกนำมาใช้และได้ผลดี คือ
ภาพประกอบจาก www.hepcni.net
1.วิธีทางวิทยาภูมิคุ้มกัน (Serological Assays)
เป็นวิธีการทดสอบเพื่อหาภูมิคุ้มกัน (antibodies) ต่อไวรัส หรือเพื่อวิเคราะห์หาแอนติเจน (antigens) ของไวรัสซึ่งประกอบด้วย2 วิธีหลักคือ enzyme immunoassay (EIA) และ chemiluminescence immunoassay (CIA) ปัจจุบันวิธี EIA และ CIA ได้มีการพัฒนาขึ้นมาถึงช่วงที่ 3 (third generation) ซึ่งสามารถตรวจพบแอนติบอดี้ต่อ HCV ได้ระหว่างช่วง 8-10 สัปดาห์ หลังจากการติดเชื้อและจะสามารถตรวจพบได้จนนานถึง 6 เดือน หรือถึงตลอดชีวิตผู้ป่วยหลังจากการติดเชื้อ วิธีนี้มีความจำเพาะสำหรับการวินิจฉัยการติดเชื้อ HCV สูงถึง 99% และมีความไววในการตรวจหา HCV สูงถึง 97%
ส่วนการนำวิธี EIA และ CIA มาใช้ในการตรวจหาแอนติเจน (HCV core antigen) นับเป็นการพัฒนาขึ้นมาอีกระดับหนึ่งเนื่องจากการตรวจวิเคราะห์แอนติเจนจะให้ผลที่มีความไวในการตรวจหาไวรัสได้ภายในเวลา 1-2 วัน หลังการตรวจพบเชื้อด้วยวิธีทางอณูชีววิทยา (molecular test) ซึ่งปกติจะตรวจพบเชื้อไวรัสได้ภายใน 1-3 สัปดาห์ หลังการติดเชื้อและวิธีตรวจหาแอนติเจนของไวรัสจะมีความจำเพาะในการวินิจฉัยการติดเชื้อสูงถึง 99.5%
การตรวจหาแอนติบอดี้ต่อ HCV แม้ว่าจะเป็นวิธีที่ทำได้ง่ายและรวดเร็ว แต่มีข้อเสียคือ กรณีที่ผลการตรวจออกมาเป็นบวก (reactive HCV antibody) ก็ไม่ได้แสดงว่าผู้ป่วยอยู่ในภาวการณ์ติดเชื้อในขณะตรวจเนื่องจากแอนติบอดี้ต่อ HCV จะคงอยู่ในกระแสเลือดของผู้ป่วยได้นานหลายปี จนถึงตลอดชีวิต ดังนั้นกรณีที่ผลการตรวจหาแอนติบอดี้ต่อ HCV เป็นบวกจึงจำเป็นต้องทำการตรวจยืนยันด้วยวิธีอื่น เช่นการตรวจหาแอนติเจนของ HCV รวมทั้งการตรวจด้วยวิธีทางอณูวิทยา ตามวิธี nucleic acid test (NAT) เพื่อวิเคราะห์หา HCV RNA เป็นต้น
2.วิธีทางอณูวิทยา (Molecular Technique)
เป็นวิธีการทดสอบระดับโมเลกุลของไวรัส ซึ่งรวมถึงวิธีการตรวจหา HCV RNA การตรวจเพื่อวิเคราะห์ปริมาณของ RNA ในกระแสโลหิต รวมทั้งการวิเคราะห์ยีนของไวรัส (HCV genotype) วิธีนี้เป็นวิธีที่ซับซ้อนและมีราคาแพงกว่าวิธีแรก แต่เป็นวิธีที่มีความไว และความแม่นยำสูงส่วนใหญ่จึงเป็นการประเมินภาวะการติดเชื้อเรื้อรัง การรักษาและการติดตามผลการรักษาของโรค
เทคนิคที่ใช้ในการวิเคราะห์ทั้งด้านปริมาณและประเภทของ HCV RNA ได้แก่วิธี polymerase chain reaction (PCR) เป็นวิธีที่มีความไวและความแม่นยำสูงมาก น้ำยาที่มีขายในท้องตลาดบางชนิดให้ความไวของการติดเชื้อสูงถึง 98-99% และมีความแม่นยำสูงถึง 99.5% สามารถตรวจพบ HCV RNA ในเลือดของผู้ติดเชื้อภายใน 1-3 สัปดาห์หลังการได้รับเชื้อไวรัส และสามารถตรวจพบปริมาณ ไวรัส RNA ต่ำสุด 10 IU/ml ถึงสูงสุด 10 million IU/ml.
สำหรับการวิเคราะห์ยีนของ HCV ไวรัส มักใช้เป็นการทดสอบขั้นสุดท้าย เพื่อนำข้อมูลมาวิเคราะห์เพื่อประโยชน์ในการหาวิธีการรักษาที่เหมาะสม ในกรณีที่การรักษาตามปกติไม่ได้ผลดี เป็นต้น
Clinical Trials การทดสอบประสิทธิภาพของยาใหม่ทางคลินิก
แต่ละปีบริษัทยาทั่วโลกจะสังเคราะห์สารประกอบต่างๆนับเป็นหมื่นชนิดเพื่อนำมาผลิตเป็นยารักษาโรคต่างๆ ในจำนวนนั้นมีสารเพียงไม่กี่ชนิดเท่านั้นที่ผ่านการทดสอบทุกขั้นตอนจนสามารถนำออกมาใช้เป็นยารักษาโรค และนำออกขายในตลาดยาได้ ซึ่งอาจจะต้องใช้เวลายาวนานถึง 20ปี ขั้นตอนต่างๆที่ยาทุกชนิดจะต้องผ่านแบ่งเป็นช่วงๆ (phase) 4 ช่วงการทดสอบคือ
- Phase 1 การใช้ยากับคนครั้งแรก เพื่อให้ผู้วิจัยได้รู้ว่ายาปลอดภัยหรือไม่ ขนาดของยาสูงสุดเท่าใดที่เหมาะสมในการใช้โดยมีผลข้างเคียวน้อยที่สุด การทดสอบนี้ใช้กับอาสาสมัครที่สุขภาพดี กลุ่มเล็กๆ (5-10 คน) ภายใต้การควบคุมที่เข้มงวด
- Phase 2 เป็นการทดสอบกับผู้ป่วยที่ป่วยด้วยโรคที่จะใช้ยาที่ทดสอบรักษาโดยใช้อาสาสมัครกลุ่มที่ใหญ่ขึ้นอาจถึง 2-3 ร้อยคน
- Phase 3 ถ้าพบว่ายาได้ผลในการรักษา และมีผลข้างเคียงที่รับได้ จึงก้าวสู่การทดลองกับอาสาสมัครกลุ่มใหญ่ขึ้นอาจเป็น 2-3 พันคน โดยแบ่งอาสาสมัครผู้ป่วยเป็นกลุ่มได้รับยาจริง และกลุ่มได้รับยาหลอก เรียกการทดสอบระยะนี้ว่า “randomized controlled trial” โดยนำผลการทดสอบเปรียบเทียบ กับอาสาสมัครทั้ง 2 กลุ่ม โดยที่ทั้งอาสาสมัครและแพทย์ไม่รู้ว่าใครได้รับยาจริง และใครได้รับยาหลอก เมื่อผู้พิสูจน์ให้เห็นว่ายาใช้การได้ และไม่มีผลข้างเคียงกับผู้ป่วยที่อาจเกิดอันตราย ก่อนที่รัฐบาลจะอนุญาตให้แพทย์ใช้ยากับผู้ป่วยทั่วไปได้ กว่าจะถึงขั้นนี้ต้องใช้เวลา 7-15 ปี ในจำนวนสารกว่า 10,000 ชนิดที่พัฒนาขึ้นถูกนำมาทดสอบมีเพียงประมาณ 5 ชนิดที่ผ่านขั้นนี้ไปได้และเพียง 1 ชนิด เท่านั้นที่ออกสู่ตลาดยาได้สำเร็จ ดังนั้นบริษัทยาจึงต้องใช้เงินเป็นหมื่นๆล้านบาทในการทดสอบยาแต่ละชนิด
- Phase 4 เป็นการเก็บข้อมูลความปลอดภัยของยาต่อไปที่มาจากประชาชนที่ใช้ยาทั่วไป ข้อมูลชั้นนี้อาจต้องเก็บจากจำนวนผู้ใช้ยา 5,000 – 10,000 คน เพื่อหาข้อมูลที่อาจเกิดขึ้นใน 1 ต่อ 10,000 ราย ที่ไม่พบในการทดสอบช่วง 1-3
มีคำถามว่าอาสาสมัครมีความเสี่ยงมากน้อยเพียงใด จากข้อมูลการทดสอบยาชนิดหนึ่งเมื่อ 5-6ปี ที่แล้วช่วงการทดสอบใน phase 1 อาสาสมัคร 6 คน มีอาการทรุดอย่างรวดเร็วจากผลข้างเคียงของยาแม้ใช้ขนาดเพียง 1/500 ของยาที่ใช้ในสัตว์ทดลอง แต่ทั้ง 6 คน ฟื้นขึ้นได้หลังต้องอยู่ในโรงพยาบาลหลายเดือน และเมื่อประมาณ 20 ปี ที่แล้วในช่วง phase 2 ของการทดลองยาต้านไวรัสตับอักเสบชนิดบี มีอาสาสมัครเสียชีวิต 5 คน และ 2 คน ต้องมีการเปลี่ยนตับ
แม้ว่าอาสาสมัครจะมีความเสี่ยงต่อชีวิตอยู่บ้าง แต่ยังมีคนจำนวนมากรับอาสาเป็นอาสาสมัครส่วนใหญ่มีจิตใจที่เห็นประโยชน์ต่อส่วนรวม ปัจจุบันมีกฎเข้มงวดมากที่ผู้ทดสอบจะต้องแจ้งข้อมูลอย่างละเอียดให้อาสาสมัครได้รับทราบ และอาสาสมัครจะถอนตัวได้ตลอดเวลาถ้ามีความรู้สึกไม่ปลอดภัย
เกลือและสุขภาพ

เกลือเป็นสารประกอบที่จำเป็นต่อชีวิตโดยเฉพาะโซเดียมเป็นสารที่เราได้รับพร้อมกับอาหารทุกวันมากบ้างน้อยบ้างตามพฤติกรรมของแต่ละคน เกลือโซเดียมที่ใช้ในการประกอบอาหารอยู่ในหลายรูปแบบ ที่สำคัญคือ เกลือแกง หรือโซเดียมคลอไรด์ (NaCl) ผงชูรส หรือโมโนโซเดียมกลูตาเมต (Sodium Monoglutamate) และผงฟูโซเดียมไบคาร์บอเนต (Sodium Bicarbonate) ในโมเลกุลของเกลือเหล่านี้ โซเดียมเป็นสารที่มีความสำคัญต่อร่างกายมากที่สุด เนื่องจากโซเดียมทำหน้าที่ความคุมความสมดุลของน้ำในร่างกาย และเกลือแกงเป็นเกลือที่ใช้ในการประกอบอาหารมากที่สุด นอกจากเราจะได้รับเกลือแกงจากการประกอบอาหารโดยตรงแล้ว เกลือแกงยังเป็นส่วนประกอบของซอสชูรสต่างๆ เช่น น้ำปลา น้ำซีอิ้ว ซอสพริก ซอสมะเขือเทศ เป็นต้น นอกจากนั้นเกลือแกงยังเป็นสารที่สำคัญในการถนอมอาหาร เช่น เนื้อเค็ม ปลาเค็ม ปลาร้า รวมทั้งของหมักดองต่างๆ
องค์การอนามัยโลกแนะนำว่าแต่ละวันเราไม่ควรกินเกลือเกินกว่า 5 กรัม (ประมาณ 1 ช้อนชา) แต่จากข้อมูลการสำรวจพบว่าคนทั่วโลกรวมทั้งคนไทย กินเกลือมากกว่านั้นถึง 2 เท่า คนไทยกินเกลือเฉลี่ยวันละ 10.8 กรัม ปกติเกลือส่วนเกินถ้าไม่มากมักจะถูกขับออกผ่านไต ออกทางปัสสาวะ และเหงื่อโดยไม่กระทบต่อสุขภาพมากนัก แต่ถ้าเกลือส่วนเกินมีปริมาณมาก เกลือจะดึงน้ำในร่างกายมาสะสมในกระแสโลหิต เมื่อมีการสะสมมากเข้า หัวใจต้องทำงานหนักมากขึ้นก่อให้เกิดโรคความดันโลหิตสูงซึ่งจะนำไปสู่โรคหัวใจ และหัวใจวายเฉียบพลัน ขณะเดียวกันไตก็จะทำงานหนักมากขึ้น ทำให้เกิดโรคไตตามมา
รายงานจากกระทรวงสาธารณะสุขพบว่า จากการสำรวจอัตราการเป็นโรคความดันโลหิตสูงของคนไทยที่ช่วงปี 2543-2553 พบว่าคนไทยเป็นโรคความดันโลหิตสูงเพิ่มขึ้นจาก 259 ต่อ 100,000 คน เป็น 1,349 ต่อ 100,000 คน เพิ่มขึ้นกว่า 5 เท่า และประมาณ 20 ล้านคน ป่วยด้วยโรคความดันโลหิตสูง โรคไต และโรคหัวใจ รวมทั้งอัมพาต ถ้าผู้ป่วยเหล่านี้ไม่สามารถควบคุมการบริโภคเกลือให้ลดลงได้ โรคก็จะนำไปสู่อาการไตวาย ซึ่งต้องทำการล้างไต และฟอกเลือดเป็นประจำ ซึ่งเป็นโรคเรื้อรังที่ต้องเสียค่าใช้จ่ายจำนวนมหาศาล จนกว่าจะได้รับการแก้ เช่น เปลี่ยนไต ซึ่งก็ต้องใช้เวลาและทรัพยากรจำนวนมาก
แม้ว่าเราจะไม่สามารถมีชีวิตอยู่ได้ถ้าไม่มีเกลือแต่เราก็สามารถควบคุมให้มีความเหมาะสมได้ วิธีที่ทำได้ง่ายที่สุดคือ
- ลดการใส่เกลือรูปแบบต่างๆ ในการปรุงอาหารลง 30-50% โดยค่อยๆลดลงเป็นขั้นตอนเพื่อให้ลิ้นได้มีโอกาสปรับการรับรสเค็มตามเหมาะสม
- หลีกเลี่ยงการเติมเกลือ น้ำปลา หรือซอส ในอาหารที่ปรุงสำเร็จแล้วก่อนบริโภค
- ลดหรือหลีกเลี่ยง อาหารที่ได้รับการถนอมด้วยเกลือในปริมาณมาก เช่น เนื้อเค็ม ปลาเค็ม ปลาร้า รวมทั้งอาหารอบทอดที่ผสมเกลือปริมาณสูง เช่น มันฝรั่งทอด และของขบเขี้ยวต่างๆ
หน้าที่ 7 จาก 9


